Диагностика сочетанного регионарного болевого синдрома на снимках МРТ и КТ конечностей
Что такое сочетанный регионарный болевой синдром и почему он развивается
- Женщины поражаются в два раза реже, чем мужчины.
- Синонимы: рефлекторная симпатическая дистрофия, альгонейродистрофия, сочетанный регионарный болевой синдром.
- Посттравматический регионарный болевой синдром в 90% случаев после перелома дистальных отделов конечностей (частота 10-35% после перелома Коллиса и 30% после перелома диафиза большеберцовой кости)
- Идиопатический в 10% случаев
- Поражает все возрастные группы
- Пик частоты в возрасте около 50 лет
- Обычно развивается после (микро-)травмы или небольшого хирургического вмешательства на конечностях (декомпрессия запястного канала, артроскопия)
- Патогенез изучен плохо
- Нарушение афферентной и эфферентной возбудимости симпатической нервной системы в сочетании с расстройствами микроциркуляции
- Гиперактивность симпатической нервной системы индуцирует избыточную региональную воспалительную реакцию.
Какой метод диагностики сочетанного регионарного болевого синдрома выбрать: МРТ, КТ, рентген
Методы выбора
- рентгенологическое исследование, предпочтительно в сравнении с изображением противоположной стороны.
Что покажут рентгеновские снимки костей конечностей при регионарном болевом синдроме
- В начальной стадии альгонейродистрофии только припухлость мягких тканей
- Изменения костей визуализируются только через 4 нед. и определяются только в 40% случаев
- Очаговые или полосовидные субхондральные участки декальцификации
- Возможно нарушение изображения субхондральной замыкательной пластинки и утолщение кортикального слоя в связи с резорбцией кости.
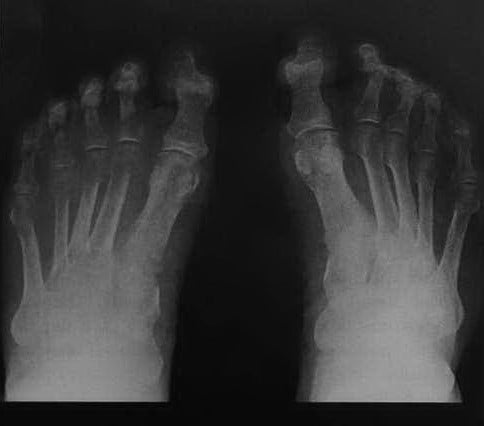
Мужчина 87 лет после дистального перелома малоберцовой кости (перелом Вебера, тип С). Через 5 нед. после сопоставления синдесмотическим винтом появились дистрофические изменения мягких тканей. Рентгенологическое исследование демонстрирует пятнистую структуру и субхондральную декальцификацию в правой стопе, что является признаком сочетанного регионарного болевого синдрома.
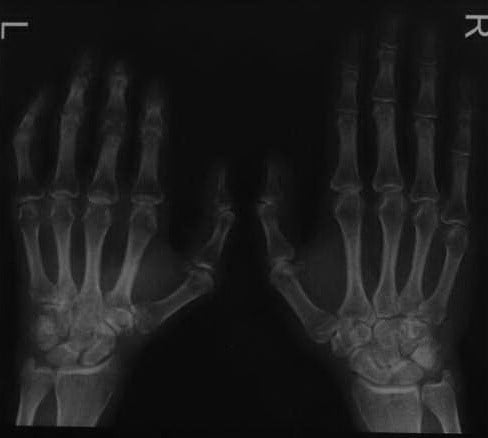
Мужчина 50 лет через 3 мес. после повреждения второго и третьего пальцев левой кисти циркулярной пилой. Клинически типичный сочетанный регионарный болевой синдром с контрактурой пальцев. Рентгенологическое исследование обеих кистей. Сравнение сторон выявляет выраженную декальцификацию всей левой кисти и запястья, более выраженную вокруг суставов.
Что покажут снимки МРТ костей при регионарном болевом синдроме
- Специфические признаки, способствующие установлению диагноза, отсутствуют
- Эффективна для исключения других заболеваний
- В ранней стадии отек мягких тканей, который имеет усиление после введения контрастного вещества
- Костные структуры на протяжении течения заболевания обычно остаются неизмененными
- Возможны очаговые или линейные участки, незначительный отек, особенно в субкортикальных отделах
- Они, вероятно, представляют собой вторичные незавершенные/несостоявшиеся переломы.
Зачем проводят сцинтиграфию при подозрении на регионарный болевой синдром
- Сцинтиграфия с использованием 99Тс дифосфоната
- При I и II стадиях заболевания - увеличение накопления радионуклида в фазу мягких тканей (5-15 мин после инъекции) и в костной фазе (спустя 3 ч)
- Увеличение накопления радионуклида в области суставов
- В III стадии признаки при сцинтиграфии в пределах нормы.
Патогномоничные признаки
- Патогномоничные особенности альгонейродистрофии отсутствуют
- Обычно очаговые участки декальцификации в пораженных костях.
Клинические проявления
Типичные проявления:
В классической форме заболевания выделяют три стадии (которые не всегда могут присутствовать):
Стадия I: воспалительный процесс
- Начало заболевания спустя несколько дней или недель после воздействия этиологического фактора
- Жгучая боль
- Выраженный спонтанный болевой синдром и боль при подъеме тяжести
- Припухлость
- Пораженная конечность более горячая или холодная, чем противоположная
- Влажная, теплая, часто глянцевая (ярко-красная) кожа
- Гиперестезии или парестезии
- Гипералгезия или гипалгезия
- Возможно увеличение роста волос и усиленное потоотделение.
Стадия II: дистрофия
- Развивается через несколько недель или месяцев
- Боль при движениях и прогрессирующее ограничение степени подвижности
- Незначительный болевой синдром в состоянии покоя
- Холодная, сухая кожа, бледная, темно-красная или синюшная
- Трофические изменения
- Контрактуры.
Стадия III: атрофия (необратимая)
- Нарастающая дисфункция вследствие атрофии мышц
- Фиброз капсулы и связок
- Атрофичная, сухая, восковидная кожа
- Ангидроз
- Контрактуры
- Необратимая стадия.
Методы лечения
- Лечением сочетанного регионарного болевого синдрома занимаются врачи нескольких специальностей
- Обычно проводится в амбулаторных условиях
- Госпитализация может быть необходима для лечения регионарного болевого синдрома, физических методов лечения, эрготерапии, пассивной физиотерапии или психотерапии
- Могут использоваться бисфосфонаты.
Течение и прогноз
- Вариабельное течение
- В целом прогноз неблагоприятный, однако возможно обратное развитие заболевания при адекватном раннем лечении
- III стадия заболевания необратима.
Что хотел бы знать лечащий врач
- Признаки декальцификации
- Исключение других заболеваний, перечисленных в дифференциальной диагностике.
Какие заболевания имеют симптомы, схожие с регионарным болевым синдромом
Остеопороз
- Гомогенная декальцификация в пораженных участках скелета
- Отсутствие гиперперфузии при сцинтиграфии
- Отсутствие болевого синдрома или припухлости мягких тканей
Синдром отека костного мозга
- Ограниченный участок отека в костном мозге
- Отсутствие клинических подтверждений повреждения мягких тканей
Остеомиелит
- Рентгенологическое изображение может быть сходным, но обычно ограничено одной костью
- При МРТ выраженные изменения костного мозга
Советы и ошибки
Могут быть сложности дифференциального диагноза с остеопорозом.

