Диагностика бронхоэктазов на снимках КТ и МРТ легких
Причины появления бронхоэктазов
- Согласно классификации Рида, бронхоэктазы бывают цилиндрические, мешотчатые и кистовидные.
- Необратимое расширение бронха или бронхов, особенно крупных и мелких субсегментарных
- Врожденные (синдром Картагенера, нарушение мукоцилиарного транспорта, муковисцидоз и т.д.)
- Инфекционные (аллергический бронхолегочный аспергиллез, корь, коклюш, туберкулез и т.д.), сопровождающиеся острыми воспалительными заболеваниями легких
- Обструкция или компрессия бронха (опухолью, инородным телом и т.д.)
- Легочный фиброз (тракционные бронхоэктазы) и/или воспаление и утолщение стенки бронха
- Деструкция бронхиальной стенки
- Перибронхиальный фиброз.
Какой метод диагностики бронхоэктазии лучше: МРТ, КТ, рентген
Методы выбора
Что покажет рентген грудной клетки
- Неспецифические изменения при острых воспалительных заболеваниях легких
- Широкие полосовидные тени
- Параллельные линейные тени (симптом «трамвайных рельсов»)
- Кольцевидные тени.
Что покажет МСКТ грудной клетки при бронхоэктазах в легких
- Симптом «кольца с печаткой» (диаметр бронха превышает диаметр сопровождающей его артерии)
- Отсутствие постепенного сужения просвета бронхов к периферии
- Можно различить бронхи, отстоящие от плевры вплоть до расстояния 1 см
- Изменение контуров бронхов (цилиндрические бронхоэктазы имеют вид параллельных линий и напоминают «рельсы», мешотчатые имеют вид перемежающихся расширений просвета или напоминают «нитку бус», кистовидные напоминают «гроздь винограда» из-за сморщивания легочной ткани)
- Неспецифические изменения при острых воспалительных заболеваниях легких: утолщение стенки бронхов, накопление в них жидкости и слизи, уменьшение объема легочной паренхимы, феномен «воздушной ловушки», узелковые расширения бронхов (симптом «ветки вербы»).
Специфичные симптомы
- Преимущественно поражаются бронхи заднебазальных сегментов легкого
- Симптомы «кольца с печаткой» и «трамвайных рельсов» (см. выше)
- Кольцевидные тени.
Клинические проявления
Типичные симптомы воспалительных заболеваний легких:
- Рецидивирующая бронхопневмония
- Выделение обильной мокроты при кашле
- Кровохарканье
- Затрудненное дыхание.
Тактика лечения бронхоэктазов
- Хирургическое лечение бронхоэктазов (сегментарная резекция легкого или лобэктомия)
- Туалет бронхов
- Бронхолитическая терапия
- Антибиотикотерапия с учетом чувствительности возбудителей
- Активная иммунизация против гриппа и пневмококковой инфекции
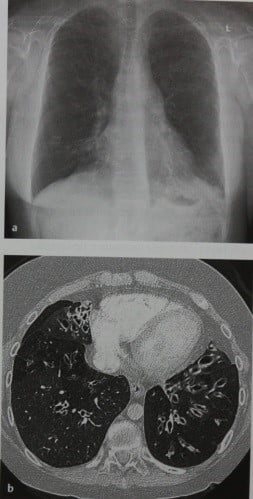 Бронхоэктазы у пациента 18 лет с ослабленным иммунитетом, а: На обзорной рентгенограмме грудной клетки видно утолщение бронхососудистых пучков в правой паракардиальной и левой ретрокардиальной областях.
Бронхоэктазы у пациента 18 лет с ослабленным иммунитетом, а: На обзорной рентгенограмме грудной клетки видно утолщение бронхососудистых пучков в правой паракардиальной и левой ретрокардиальной областях.
В нижней доле правого легкого видны изолированные, четко очерченные тонкие узелковые уплотнения.
b :На КТ указанные изменения в основном коррелируют с цилиндрическими бронхоэктаза ми, в некоторых участках они сконцентрированы, отмечается значительное утолщение бронхиальной стенки и локальная задержка слизи.
Течение и прогноз
- Существенно зависят от диаметра пораженных бронхов (наиболее благоприятный прогноз отмечается при цилиндрических бронхоэктазах, наименее благоприятный - при кистовидных)
Что хотел бы знать лечащий врач
- Имеются ли бронхоэктазы
- Можно ли резецировать измененный бронхоэктазами участок легочной ткани
- Сопутствующие поражения легких (фиброз, эмфизема, абсцесс, эмпиема плевры, бронхолиты, пиемия)
Какие заболевания имеют симптомы, схожие с цилиндрическими и мешотчатыми бронхоэктазами нижних долей легких
Хронический бронхит
- Поражено все бронхиальное дерево
Бронхиальная астма
- Продуктивный кашель отсутствует
Буллезная эмфизема
- Бронхи не расширены
- Отсутствует симптом «кольца с печаткой»
Рубцовый процесс и тракционные бронхоэктазы
- Не является первичным заболеванием легких
- Фиброзные изменения структуры легкого
Полезные советы и предостережения
- Артефакты на КТ, связанные с дыхательными движениями, можно ошибочно интерпретировать как симптом «трамвайных рельсов»
- При ателектазах может наблюдаться реактивное расширение соответствующего бронха («обратимые бронхоэктазы»).
 Бронхоэктазы у пациента 18 лет с ослабленным иммунитетом, а: На обзорной рентгенограмме грудной клетки видно утолщение бронхососудистых пучков в правой паракардиальной и левой ретрокардиальной областях.
Бронхоэктазы у пациента 18 лет с ослабленным иммунитетом, а: На обзорной рентгенограмме грудной клетки видно утолщение бронхососудистых пучков в правой паракардиальной и левой ретрокардиальной областях.