Исследование осторого поперечного миелита с помощью КТ и МР томографии
Что нужно знать о поперечном миелите
- Двойной возрастной пик: 10-20 и 30-40 лет
- Поражаются преимущественно шейный и грудной отделы позвоночника.
- Клинический синдром, характеризующийся поражением двигательных, чувствительных и вегетативных проводящих путей в связи с острым очаговым воспалительным процессом в спинном мозге
- Диагностические критерии: при МРТ выявляется очаговое накопление контраста, при исследовании ЦСЖ — плеоцитоз и увеличение уровня IgG.
Причины возникновения
- Острый рассеянный энцефаломиелит: острый воспалительный процесс в головном и спинном мозге; возникает после инфекции (постинфекционный), иммунизации (поствакцинальный) или внезапно.
- Инфекционные: вирусные (герпес, опоясывающий лишай, цитомегаловирус, энтеровирусы, вирус Эпштейна-Барр, ВИЧ, грипп, бешенство), бактериальные (микоплазмоз, сифилис, боррелиоз, туберкулез).
- Системные заболевания: системная красная волчанка, синдром Шегре- на, саркоидоз.
- Рассеянный склероз.
- Паранеопластический синдром.
- Сосудистые причины (артериовенозные мальформации, васкулиты, тромбоз спинномозговых артерий).
- Лучевая миелопатия.
- Идиопатический.
- Аллергический.
Наиболее подходящие методы диагностики поперечного миелита: МРТ, КТ-миелография
Какие МРТ снимки делают при остром миелите
- Сагиттальная проекция: STIR, Т2-взвешенное изображение, Т1-взвешенное изображение (с контрастированием или без него).
- Горизонтальная проекция: Т2-взвешенное изображение, Т1-взвешенное изображение МРТ с контрастированием.
Что покажет анализ спинномозговой жидкости
- Олигоклональные Ig, ПЦР, индекс IgG, антитела (против микоплазм, боррелий).
- Серологические исследования в зависимости от клинических призна¬ков.
Результаты КТ-миелографии при миелите:
- Если невозможно выполнить МРТ (внимание: спинномозговая пункция может вызывать отек спинного мозга).
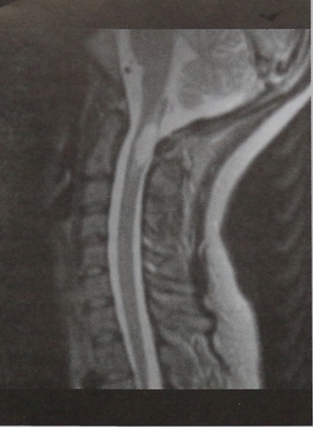
Пациент с жалобами на слабость в руках и ногах, нарастающую в течение нескольких дней и более выраженную справа. При неврологическом исследовании выявлено отсутствие роговичного рефлекса справа и зона нарушения чувствительности на лице в форме полулуния. МРТ шейного отдела позвоночника (сагиттальная проекция, Т2-взвешенное изображение). На уровне СIСII в зоне расширения спинного мозга визуализируется очаг поражения с повышенной интенсивностью сигнала. На Т2-взвешенном изображении в горизонтальной проекции изменение интенсивности сигнала более выражено справа.
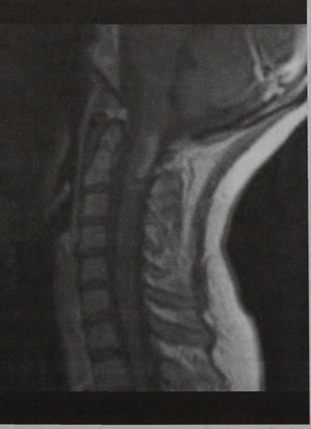
МРТ шейного отдела позвоночника (сагиттальная проекция, Т1-взвешенное изображение с контрастированием). Наблюдается очаг поражения с частичным накоплением контраста.
Что покажет МРТ при поперечном миелите
Общие симптомы на МРТ снимках:
- Незначительное или выраженное набухание спинного мозга. В связи с этим спинномозговой пункции должно предшествовать использование методов визуализации.
- Воспаление распространяется более чем на 2/3 поперечного сечения спинного мозга.
- Может распространяться на несколько сегментов спинного мозга (прогноз крайне неблагоприятный при поражении более 10 сегментов).
- Чередование здоровых и пораженных участков.
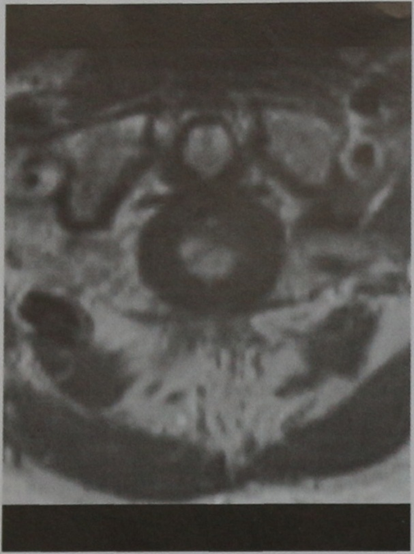
МРТ позвонка CI, (горизонтальная проекция, Т1-взвешенное изображение с контрастированием). В очаге поражения отсутствует накопление контраста.
Т1-взвешенное изображение при МРТ диагностике:
- Неоднородное.
- Накопление контраста по краю образования (непостоянное, преходящее, часто определяется в течение короткого времени).
- Контрастирование нередко происходит с задержкой, поэтому необходимо получить и отсроченные изображения (несколько Т1-взвешенных изображений после введения контраста).
Т2-взвешенное изображение на снимках МРТ показывает:
- Центрально расположенный очаг поражения, дающий сигнал повышенной интенсивности.
- Изоинтенсивный участок в центре («признак центральной точки).
- Четко отграничен от окружающих тканей.
Симптомы поперечного миелита
Наиболее часто заболевание проявляется:
- У 45% больных развернутая клиническая картина поперечного миелита спинного мозга развиваются в течение 24 ч
- Практически все пациенты с симптомами поперечного миелита спинного мозга предъявляют жалобы на слабость в ногах
- Дисфункция мочевого пузыря
- Парестезии
- Боль в спине, корешковая боль.
Тактика лечения
Неотложные мероприятия:
- Внутривенное введение высоких доз глюкокортикоидов.
- Плазмаферез.
- Антибактериальная терапия в случае инфекционной этиологии заболевания.
- Антикоагулянтная терапия у пациентов с системной красной волчанкой и антифосфолипидным синдромом.
- При наличии показаний — нейрохирургическое вмешательство.
Последующее лечение:
- Реабилитация.
- Анальгетики.
- Миорелаксанты.
Прогноз заболевания
- Частичное или полное исчезновение клинических проявлений происходит через 1-3 мес.
- Обычно не рецидивирует, однако рецидивы возможны при наличии предрасполагающих факторов.
Признаки патологий со схожими проявлениями
Рассеянный энцефаломиелит
- Асимметричные неврологические расстройства, преимущественно с нарушением чувствительности
- Олигоклональные Ig в ЦСЖ (также при остром рассеянном энцефаломиелите)
- Эксцентричное усиление сигнала от белого вещества спинного мозга
- Поражение распространяется более чем на два сегмента; множественные поражения
- Накопление контраста в зоне поражения в периоды обострения
Инфаркт спинного мозга
- Преимущественное поражение серого вещества спинного мозга
- Обычно в передних отделах спинного мозга, в бассейне передней спинномозговой артерии
Интрамедуллярные опухоли (такие как астроцитома)
- Неравномерное повышение интенсивности сигнала (Т2-взвешенное изображение)
- Полное поперечное поражение спинного мозга
- Продукты распада эритроцитов (повышение интенсивности сигнала на Т1 -взвешенном изображении)
- Отсутствие чередования здоровых и пораженных участков
- Значительное неравномерное повышение интенсивности сигнала после контрастирования


