Диагностика уротелиального рака мочевого пузыря на снимках КТ и МРТ малого таза
Причины развития уротелиального рака мочевого пузыря
- Наиболее частая злокачественная опухоль мочевого пузыря
- 93% новообразований мочевыделительной системы обнаруживаются в мочевом пузыре и по 3% - в чашечно-лоханочной системе и мочеточнике
- Чаще всего встречается полиповидный рост
- Заболеваемость возрастает с возрастом
- Оценка заболеваемости раком мочевого пузыря в США в 2006 г.: 61 420 случаев
- Факторы риска: курение, воздействие факторов внешней среды.
Стадии рака мочевого пузыря:
Стадия ТА: поверхностная опухоль.
Стадия Т1: инфильтрация подслизистого слоя.
Стадия Т2а: инфильтрация поверхностного мышечного слоя.
Стадия Т2b: инфильтрация глубокого мышечного слоя.
Стадия ТЗ: распространение на паравезикальную клетчатку.
Стадия Т4: распространение на соседние органы (предстательная железа, матка, прямая кишка, мышцы тазового дна).
Стадия N1: лимфатический узел размером более 10 мм является подозрительным на метастаз - рак мочевого пузиря с метастазами.
Какой метод диагностики уротелиального рака мочевого пузыря выбрать: КТ, МРТ, урография, УЗИ
Метод выбора
Типовой алгоритм при симптомах рака мочевого пузыря:
- Рентгенологическое исследование грудной клетки.
- Внутривенная пиелография с томографией чашечно-лоханочной системы; альтернативой является многослойная КТ с дополнительным исследованием через 10 мин после введения контрастного вещества.
- Диагностическая цистоскопия с трансуретральной резекцией мочевого пузыря.
- Абдоминальная КТ (для оценки лимфатических узлов).
- МРТ малого таза позволяет определить глубину инфильтрации и, при наличии, распространение на соседние органы. МРТ предпочтительнее только в том случае, если КТ выполняется на однорядном томографе либо если невозможно выполнение тонкослойной реконструкции.
Зачем проводят урографию при уротелиальном раке мочевого пузыря
Обзорный снимок
- Внутривенное введение 100 мл неионного КВ, содержащего 300 мг йода в 1 г
- Рентгенография через 10 и 20 мин после введения КВ
- Выполнение 2 томограмм между 10 и 20 мин после введения КВ
- Постмикционный снимок в вертикальном положении (у пациентов с дренированным мочевым пузырем после открытия уретрального катетера)
- Особое внимание следует обратить на наличие признаков обструкции мочеточников или дефектов наполнения, которые позволяют определить локализацию опухоли или наличие второй опухоли.
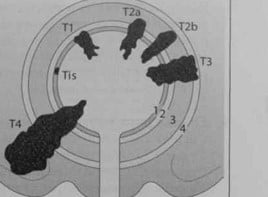
Стадии уротелиального рака мочевого пузыря
1 Эпителий
2 Подслизистый слой
3 Мышечный слой
4 Паравезикальная жировая клетчатка
Зачем проводят КТ малого таза при раке мочевого пузыря
- Необходимо умеренное наполнение мочевого пузыря
- Многофазное сканирование с тонкослойной реконструкцией
- Первая фаза - через 50 с после внутривенного введения 120 мл неионного йодсодержащего контрастного вещества
- Вторая фаза - через 10 мин после введения контрастного вещества, когда наблюдается заполнение чашечно-лоханочной системы, мочеточников и мочевого пузыря
- Полиповидное образование или утолщение стенки являются признаками рака мочевого пузыря
- Требуется проведение МПР.
Что покажет МРТ малого таза при уротелиальном раке мочевого пузыря
- Мочевой пузырь должен быть умеренно наполнен
- Аксиальная и фронтальная Т2-взвешенные МРТ в режиме TSE и аксиальная Т1-взвешенная МРТ
- Толщина срезов 4 мм
- При необходимости - выполнение Т2-взвешенной МРТ в проекции, перпендикулярной оси опухоли
- Дополнительная PD-взвешенная МРТ, захватывающая область бифуркации аорты, необходима для оценки лимфатических узлов
- Динамическая Т1-взвешенная МРТ в проекции, перпендикулярной оси опухоли, выполняется до и через 15, 55, 120 и 300 с после внутривенного введения ди- этилентриаминпентаацетата гадолиния
- Для опухолей мочевого пузыря обычно характерно быстрое контрастирование, поэтому глубина инвазии в стенку мочевого пузыря может быть определена уже на раннем постконтрастном изображении.
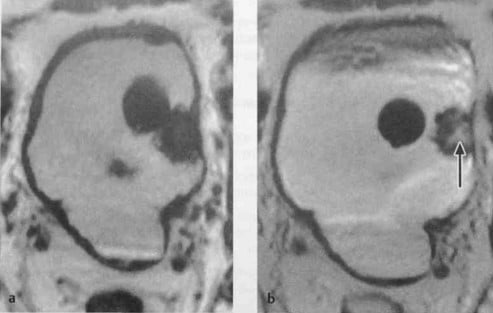 а, b Аксиальная Т1 -взвешенная МРТ: (а) Полиповидное образование, исходящее из левой стенки (катетер Фолея рядом с опухолью). Высокая интенсивность сигнала от содержимого мочевого пузыря обусловлена поступлением контрастного вещества; (b) Хорошая визуализация стенки мочевого пузыря и полиповидного образования (стрелка). Центральное усиление опухоли после внутривенного введения неионного контрастного вещества на основе гадолиния.
а, b Аксиальная Т1 -взвешенная МРТ: (а) Полиповидное образование, исходящее из левой стенки (катетер Фолея рядом с опухолью). Высокая интенсивность сигнала от содержимого мочевого пузыря обусловлена поступлением контрастного вещества; (b) Хорошая визуализация стенки мочевого пузыря и полиповидного образования (стрелка). Центральное усиление опухоли после внутривенного введения неионного контрастного вещества на основе гадолиния.
Клинические проявления
Типичные симптомы рака мочевого пузыря:
- Микрогематурия
- Макрогематурия
- Поздние признаки и симптомы рака мочевого пузыря: ретенционные изменения и инфравезикальная обструкция
- Тромбозы в случае распространения опухоли на стенки таза
- Ухудшение общего состояния у пациентов с метастатическим процессом.
Принципы лечения рака мочевого пузыря
- Операция при раке мочевого пузыря - трансуретральная резекция при поверхностной опухоли
- Радикальная цистэктомия с созданием ортотопического артифициального кишечного мочевого пузыря при инвазивном раке
- Цистэктомия с формированием гетеротопического кишечного резервуара при запущенных опухолях.
Течение и прогноз рака мочевого пузыря
- Пятилетняя выживаемость у пациентов с поверхностным раком мочевого пузыря составляет 90%
- Рак мочевого пузыря с инвазией в стенки таза может быть причиной тромбоза сосудов малого таза
- Рак мочевого пузыря с метастазами лимфогенного и гематогенного метастазирования опухоли в печень, легкие и кости при распространенных формах рака.
Что важно знать клиницисту
- Распространение опухоли за пределы мочевого пузыря
- Расположение опухоли
- Глубину прорастания стенки мочевого пузыря
- Наличие дополнительных подозрительных дефектов наполнения в чашечно-лоханочной системе и мочеточниках.
Какие заболевания имеют симптомы, схожие с уротелиальным раком мочевого пузыря
Прямая кишка/матка
- Типичное изображение передней и задней стенок мочевого пузыря
Добавочный сосуд
- Определяется при КТ-урографии по положению дефекта наполнения
Рубец, гранулема
- В большинстве случаев трудны для дифференциальной диагностики, необходима цистоскопия с биопсией
Складка слизистой оболочки
- Исследование при наполненном мочевом пузыре
Советы и ошибки
- Проведение исследования при наполнении мочевого пузыря не менее 200 мл обеспечивает адекватное расправление его стенок и оптимальную оценку результатов исследования
- Предварительно установленный уретральный катетер должен быть перекрыт
- Необходимо выполнение дополнительного KT-исследования в поздней фазе.

 а, b Аксиальная Т1 -взвешенная МРТ: (а) Полиповидное образование, исходящее из левой стенки (катетер Фолея рядом с опухолью). Высокая интенсивность сигнала от содержимого мочевого пузыря обусловлена поступлением контрастного вещества; (b) Хорошая визуализация стенки мочевого пузыря и полиповидного образования (стрелка). Центральное усиление опухоли после внутривенного введения неионного контрастного вещества на основе гадолиния.
а, b Аксиальная Т1 -взвешенная МРТ: (а) Полиповидное образование, исходящее из левой стенки (катетер Фолея рядом с опухолью). Высокая интенсивность сигнала от содержимого мочевого пузыря обусловлена поступлением контрастного вещества; (b) Хорошая визуализация стенки мочевого пузыря и полиповидного образования (стрелка). Центральное усиление опухоли после внутривенного введения неионного контрастного вещества на основе гадолиния.