Диагностика аневризмы грудного отдела аорты на снимках МРТ и КТ
Что такое аневризма грудной аорты и почему она развивается
- Мужчины болеют в 3 раза чаще женщин.
- Аневризмы грудного отдела аорты встречается значительно реже аневризмы брюшного отдела аорты
- Распространенность — 4,5:100 000 населения
- За последние 10 лет заболеваемость аневризмой грудного отдела аорты снизилась, что связано со снижением заболеваемости сифилисом
- Четко ограниченное фузиформное (веретеновидное; 80% случаев) или мешотчатое расширение грудного отдела аорты, размеры которого составляют 150% от нормы
- Локализация: в 60% случаев поражается восходящая часть аорты (при этом в 10% случаев аневризма располагается в области дуги аорты), в 40% - нисходящая часть аорты (при этом в 10% случаев аневризма располагается в брюшной аорте)
- Наиболее частой причиной возникновения аневризмы грудного отдела аорты является кистозный некроз медии (при поражении восходящей части аорты) и атеросклероз (при поражении нисходящей части аорты) с или без сопутствующей артериальной гипертензии
- Менее частые причины аневризмы грудного отдела аорты: патологические изменения аорты, посттравматические состояния (псевдоаневризма), кистозный некроз медии, сифилис, артериит и синдром Марфана.
Какой метод диагностики аневризмы аорты выбрать: МРТ, КТ, ЭХО-КГ, ангиографию
Метод выбора
Что покажет рентген грудной клетки
- Расширение средостения
- Увеличение или расширение дуги аорты и контура аорты
- Кальцификаты в форме ракушек
- Девиация трахеи.
Для чего проводят чрезпищеводное УЗИ аорты при аневризме
- Ограниченное фузиформное или мешотчатое расширение аорты
- Пристеночный тромб легко можно отличить от отслойки стенки при проведении цветовой допплерографии
- Преимущество данного метода заключается в возможности оценки сопутствующих сердечных осложнений, особенно патологий аортального клапана
- Недостатком данного метода является невозможность оценки точного расположения супрааортальных ветвей.
Информативна ли КТ-ангиография сердца и аорты
- Ограниченное веретеновидное или мешотчатое расширение аорты
- В просвете аорты визуализируется пристеночный тромб
- Полулунные кальцификаты в стенке аневризмы
- Также в ходе исследования можно обнаружить дилатацию и/или гипертрофию левого желудочка
- Преимуществом данного метода является возможность оценки взаиморасположения супрааортальных ветвей и аневризмы в режиме полипозиционной визуализации
- Является методом выбора при планировании стентирования.
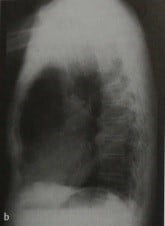 Аневризма грудного отдела аорты. Рентгенограммы грудной клетки в двух проекциях. Визуализируется большая аневризма грудного отдела аорты, начинающаяся в области дуги аорты.
Аневризма грудного отдела аорты. Рентгенограммы грудной клетки в двух проекциях. Визуализируется большая аневризма грудного отдела аорты, начинающаяся в области дуги аорты.
Зачем назначают МРТ и МР-ангиографию при аневризме грудной аорты
- Результаты исследования сходны с таковыми при проведении КТА
- Полость и тромб могут визуализироваться без контрастирования
- Кальциноз стенки аорты обычно не выявляется.
Диагностически значимые показатели
| Отдел сосуда | Нормальный внешний диаметр
| Аневризма |
| Восходящая аорта | ≤3см | ≥5см
|
| Нисходящая аорта | ≤2,5 см | ≥4см |
Какие инвазивные диагностические процедуры проводят
- Вследствие невозможности визуализации тромба размеры аневризмы кажутся меньшими, чем они есть на самом деле
- Отмечается окклюзия межреберных артерий в местах их отхождения от главных сосудов
- Данный метод редко используется в диагностических целях
- В основном применяется при проведении эндоваскулярной терапии проведении эндоваскулярной терапии.
Клинические проявления
Типичные симптомы аневризмы грудного отдела аорты:
- Бессимптомное течение наблюдается примерно в 25—50% случаев при аномалии дуги аорты
- Симптомы обычно возникают при наличии большой аневризме грудного отдела аорты
- Боль за грудиной
- Боль в спине
- Дисфагия
- Диспноэ
- Застой крови в верхних отделах венозной системы
- Дисфония (парез возвратного гортанного нерва).
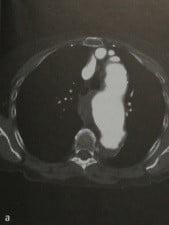 Аневризма торакоабдоминального отдела аорты. КТА, аксиальная (а) и парасагиттальная (b) проекции. Аневризма начинается дистальнее перешейка аорты.
Аневризма торакоабдоминального отдела аорты. КТА, аксиальная (а) и парасагиттальная (b) проекции. Аневризма начинается дистальнее перешейка аорты. Принципы лечения
- При локализации процесса в восходящей аорте и в дуге аорты показано хирургическое лечение
- При локализации аневризме грудного отдела аорты в нисходящей аорте возможно как стентирование, так и хирургическое лечение
- При диаметре аневризмы >6 см, а также при бессимптомном течении заболевания с ежегодным увеличением диаметра на 1 см показано хирургическое лечение или проведение эндоваскулярной терапии.
Течение и прогноз
- Медленное увеличение размеров аневризмы грудного отдела аорты сопровождается увеличением риска ее разрыва
- Вероятность разрыва аневризмы в течение года: <5 см: 2%; 5-5,9 см: 3%; >6 см: 7%
- При достижении хороших результатов в ходе терапевтического лечения прогноз благоприятный.
Что хотел бы знать лечащий врач?
- Размер и локализация аневризмы
- Признаки угрожающего разрыва аорты («симптом серпа»: визуализация тромба повышенной плотности при проведении КТ без усиления, участки разрыва тромба, заполненные контрастным веществом) или признаки состоявшегося разрыва аорты (см. раздел «Разрыв аневризмы грудного отдела аорты», с. 178)
- Состояние магистральных артерий (наличие аневризм, стенозов)
- Диаметр аорты, так как от этого зависит выбор размера стента.
С какими заболеваниями можно спутать аневризму грудного отдела аорты
Интрамуральная гематома
- Серповидное утолщение стенки аорты с расширением внешнего диаметра аорты; диаметр просвета остается нормальным
- Возможна визуализация кальцификатов в интиме, расположенных между просветом аорты и гематомой (в случае аневризмы кальцификаты стенки сосуда расположены кнаружи от тромба)
Пенетрнрующая язва аорты
- Небольшой локальный дефект интимы и медии с распространением полости сосуда в его стенку
- Обычно визуализируется небольшая локальная гематома
- Диаметр просвета сосуда остается нормальным
Псевдоаневризма
- Образована адвентицией и прилежащими тканями
- Обычно не визуализируется
- Обычно является посттравматической или ятрогенной; решающая роль в диагностике отводится анамнестическим данным
Советы и ошибки
- Не была проведена или неудачная визуализация брюшного отдела аорты
- Следует производить замеры по внешнему диаметру аорты.
 Аневризма грудного отдела аорты. Рентгенограммы грудной клетки в двух проекциях. Визуализируется большая аневризма грудного отдела аорты, начинающаяся в области дуги аорты.
Аневризма грудного отдела аорты. Рентгенограммы грудной клетки в двух проекциях. Визуализируется большая аневризма грудного отдела аорты, начинающаяся в области дуги аорты. Аневризма торакоабдоминального отдела аорты. КТА, аксиальная (а) и парасагиттальная (b) проекции. Аневризма начинается дистальнее перешейка аорты.
Аневризма торакоабдоминального отдела аорты. КТА, аксиальная (а) и парасагиттальная (b) проекции. Аневризма начинается дистальнее перешейка аорты.